Le papillomavirus : Quel dépistage? Quels sont les symptômes? Que faire si l’ on est positive?
Dr. Charles Gérard 🗓️ 20 JUILLET 2024
Le virus du papillome humain (HPV) est l’une des infections sexuellement transmissibles (IST) les plus courantes dans le monde. Il existe de nombreux types de HPV, certains étant relativement bénins et d’autres pouvant causer des problèmes de santé plus graves, notamment des cancers du col de l’utérus. Il est important de comprendre ce qu’est le HPV, comment il se transmet, les symptômes qu’il peut provoquer et les moyens de prévention disponibles.
Qu'est-ce que le Virus du Papillome Humain (HPV) ?
Le virus du papillome humain est un virus à ADN qui infecte la peau et les muqueuses génitales. Il se transmet principalement par contact sexuel, y compris les rapports sexuels vaginaux, anaux et oraux. Le HPV est extrêmement courant et la plupart des personnes sexuellement actives seront infectées par au moins un type de HPV à un moment donné de leur vie ! En Europe, selon les régions, il y a entre 10% et 30% de la population porteuse du virus. La plupart du temps, le système immunitaire élimine naturellement le virus sans causer de symptômes ni de problèmes de santé.
Types de HPV
Il existe plus de 100 types de HPV, certains étant considérés comme à faible risque et d’autres comme à haut risque. Les types à faible risque peuvent causer des verrues génitales, qui sont des excroissances cutanées non cancéreuses, tandis que les types à haut risque peuvent entraîner le développement de cancers, notamment le cancer du col de l’utérus, du vagin, de la vulve.
Symptômes de l’infection HPV chez la Femme
Dans de nombreux cas, le virus HPV ne provoque aucun symptôme et disparaît de lui-même. Cependant, chez certaines femmes, en particulier celles infectées par des types à haut risque, le virus peut causer des symptômes tels que :
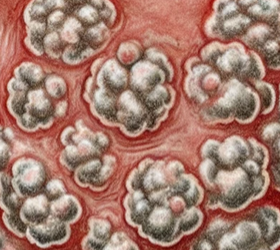
1. Verrues génitales :
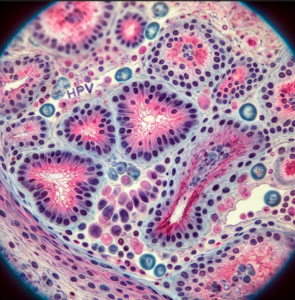
2. Modifications du col de l'utérus :
Le HPV peut provoquer des modifications des cellules du col de l’utérus. Ce sont ces modifications qui peuvent être détectées au microscope lorsque les cellules du frottis du col utérin de dépistage sont examinées.
3. Cancers :
Dans les cas les plus graves, l’infection persistante par certains types de HPV à haut risque peut entraîner le développement de cancers, notamment le cancer du col de l’utérus.
Diagnostic et Dépistage
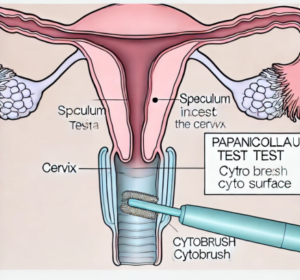
Le virus HPV peut être diagnostiqué par votre gynécologue lors d’un examen de routine. Le dépistage du HPV peut se faire à l’aide d’un frottis cervico-utérin, qui consiste à prélever des cellules du col de l’utérus pour les examiner sous microscope afin de détecter d’éventuelles anomalies.
Le diagnostic du HPV repose sur plusieurs méthodes :
1. Frottis Cervical (Test de Papanicolaou ou Pap Test) :
Permet de détecter au microscope les modifications cellulaires au niveau du col de l’utérus.
2. Culture du virus HPV :
On recherche directement la présence de types de HPV à haut risque dans les cellules du col de l’utérus par une culture en biologie moléculaire. Ce test est réalisé en même temps que l’examen des cellules du frottis au microscope.
Prévention
Il existe plusieurs moyens de prévenir l’infection par le HPV :
1. Vaccination :
Le vaccin contre le HPV est recommandé pour les jeunes filles et les jeunes femmes avant qu’elles ne deviennent sexuellement actives. Il est également recommandé pour certains groupes de femmes plus âgées. Le vaccin est efficace pour prévenir l’infection par certains types de HPV à haut risque.
2. Utilisation de préservatifs :
Attention, le virus est tellement contagieux que les préservatifs ne protègent pas contre le virus HPV, ils peuvent néanmoins réduire le risque de transmission.
3. Dépistage régulier :
Les femmes doivent subir des examens gynécologiques réguliers, y compris des frottis cervicaux, pour détecter les infections à HPV et les lésions précancéreuses du col de l’utérus.
4. Important :
il faut savoir que le virus HPV peut rester dans les cellules du col plusieurs années avant de s’exprimer ou d’être découvert. En d’autre termes, une femme qui serait infectée à l’âge de 20 ans peut avoir des dépistages strictement normaux pendant plusieurs années et un dépistage positif à 35 ans par exemple.
QUE SE PASSE-T-IL SI VOTRE FROTTIS DE COL REVIENT POSITIF ? Vous trouverez toutes les explications sur ce que votre gynécologue vous dira en consultation si votre frottis revient positif pour le virus HPV en cliquant sur le lien suivant : stades HPV
Traitement
Il n’existe pas de traitement spécifique pour l’infection par le virus HPV, mais les symptômes tels que les verrues génitales peuvent être traités. Les lésions précancéreuses du col de l’utérus peuvent être surveillées étroitement et traitées si nécessaire pour prévenir le développement ultérieur de cancer.
Il n’existe pas de traitement pour éliminer le virus lui-même, mais les symptômes et complications peuvent être gérés de plusieurs façons :
1. Verrues Génitales :
Peuvent être traitées par des crèmes anti-virales, de la cryothérapie (congélation des verrues), électrocautérisation (brûlure des verrues par électricité) ou excision chirurgicale.
2. Lésions Précancéreusesdu col utérin:
Les cellules anormales peuvent être enlevées par :
A : la conisation : on enlève au laser la partie du col utérin contenant les cellules malades
B : la LEEP : c’est le même principe mais l’excision se fait de manière électrochirurgicale avec une anse.
3. Cancers Associés au HPV :
Le traitement dépend du type et du stade du cancer et peut inclure la chirurgie, la radiothérapie et/ou la chimiothérapie.
Conclusion
Le virus du papillome humain est une infection sexuellement transmissible courante qui peut avoir des conséquences graves pour la santé des femmes si elle n’est pas détectée et traitée à temps. Il est important de prendre des mesures pour prévenir l’infection par le HPV, notamment par la vaccination et le dépistage régulier. Avec ces mesures préventives, les femmes peuvent protéger leur santé reproductive et réduire leur risque de développer des complications graves telles que le cancer du col de l’utérus.
Le préservatif ne protège pas contre virus HPV
Le virus HPV peut rester dans les cellules du col plusieurs années avant de s’exprimer ou d’être découvert
Il faut faire des dépistages réguliers
Tous les stades ont un traitement mais… plus c’est tôt plus c’est façile…
QUE SE PASSE-T-IL SI LE FROTTIS DE COL REVIENT POSITIF ?
Vous trouverez ici quelques explications sur ce que votre gynécologue pourra vous dire en consultation si votre frottis revient positif pour le virus HPV
Tout d’abord il y a lieu de faire une différence fondamentale entre les verrues génitales, appelées condylomes, et une infection HPV au niveau du col de l’utérus tant au niveau des risques de cancer et du type de traitement à proposer.
INFECTION A HPV QUI PROVOQUE DES CONDYLOMES
Comme déjà décrit ce sont des verrues cutanées, elles peuvent varier en taille et en apparence: petites ou grandes, plates ou en relief, ressemblant parfois à un chou-fleur. Elles sont généralement situées sur la vulve, mais peuvent également se trouver sur l’anus, et les cuisses. Bien qu’elles ne soient pas douloureuses dans la plupart des cas, elles peuvent parfois causer des démangeaisons ou un inconfort. Bien que ce soit le même virus qui infecte le col de l’utérus elles ne sont pas dangereuses concernant un risque de cancer.
INFECTION A HPV AU NIVEAU DU COL UTERIN
Au niveau du col, par contre, le virus HPV est la principale cause (95 % des cas) du cancer du col de l’utérus.
Mais attention ! Il existe plusieurs stades dans l’évolution de cette infection à partir de l’exposition initiale au virus jusqu’au développement éventuel d’un cancer et cela prend un temps long.
Donc toutes les femmes qui ont une infection HPV du col ne feront pas d’office un cancer, très loin de là !
Voici une explication des différents stades et de l’évolution possible:
1. Infection initiale
Le HPV est transmis principalement par contact sexuel. L’infection initiale par le HPV est asymptomatique et n’est pas détectée : ni pertes anormales, ni saignement ni douleur. Beaucoup d’infections à HPV se résolvent spontanément grâce au système immunitaire sans causer de problèmes de santé à long terme et ces femmes ne sauront jamais qu’elles ont, un jour, été infectées par HPV.
2. Infection persistante
Dans certains cas, le HPV ne disparaît pas et devient une infection persistante. La persistance du virus, en particulier avec des types comme le HPV 16 et 18, est un facteur de risque significatif pour le développement de lésions pré-cancéreuses. Comme déjà écrit plus haut il existe 90 variantes du virus, certains variant étant agressifs et d’autres beaucoup moins.
3. Dysplasie cervicale (néoplasie intraépithéliale cervicale ou CIN)
Et donc si le virus persiste, il peut provoquer des changements anormaux dans les cellules du col de l’utérus, connus sous le nom de dysplasie cervicale ou néoplasie intraépithéliale cervicale (CIN). Ces changements sont visibles au microscope sur les cellules prélevées lors du frottis de dépistage.

La CIN est classée en trois stades selon la gravité et l’étendue des changements cellulaires :
- CIN 1 : changements légers, considérés comme de bas grade.
- CIN 2 : changements modérés, transition entre bas et haut grade.
- CIN 3 : changements graves, considérés comme de haut grade
Les stades CIN ne sont donc PAS des cancers : il peuvent d’ailleurs guérir spontanément ce qui n’est pas le cas pour un cancer. Mais attention, la probabilité de guérison spontanée pour un CIN 3 est faible.
4. Cancer in situ
Les cellules CIN 3 peuvent ensuite progresser vers un carcinome in situ. Le carcinome est un cancer à un stade très précoce où des cellules cancéreuses sont présentes mais limitées à la surface du col et n’ont pas encore envahi les tissus plus profonds.
5. Cancer invasif
Sans traitement, le carcinome in situ peut évoluer en cancer invasif du col de l’utérus. À ce stade, les cellules cancéreuses ont commencé à se propager dans les tissus plus profonds du col de l’utérus et ensuite, éventuellement, à l’utérus puis à d’autres parties du corps.

DANS LA PRATIQUE :
- Votre gynécologue effectue un frottis de dépistage au niveau du col en routine une fois tous les 3 ans.
- Si ce frottis est anormal vous êtes convoquée pour un autre examen du col, plus précis, qui s’appelle colposcopie : votre gynécologue va faire une minuscule biopsie du col et l’envoyer au laboratoire. Pourquoi ? Car la quantité de cellules ramenées par le frottis est trop faible pour effectuer toutes les analyses nécessaires.
- C’est la colposcopie qui permet de donner le stade final de CIN 1, CIN 2, CIN 3 etc.
- En fonction du stade soit une surveillance (2 frottis par an) soit un traitement sera proposé.




Très bel article bonne continuation.