L’incontinence urinaire chez la femme est une condition médicale courante caractérisée par la perte involontaire d’urine. Elle est très fréquente et affecte 500.000 femmes en Belgique, touche les femmes de tout âge mais augmente avec l’âge. Elle n’a pas d’impact sur la mortalité, mais elle peut avoir des conséquences sur la santé et la qualité de vie, entraîner des complications dermatologiques, hygiéniques.
L’incontinence reste un tabou dans la population actuelle ce qui est dommageable car de nombreux traitements efficaces, remboursés par la mutuelle, existent pour chaque type de problèmes comme vous allez le lire ci-dessous.
Il existe plusieurs types d’incontinence urinaire, chacun ayant des causes et des traitements spécifiques :
Sommaire
- Incontinence à l’éffort
- causes
- traitements par kinésithérapie
- traitement par pessaire
- traitement par HIFU
- traitement chirurgical
- Incontinence d’urgence ou impériosité
- causes
- traitements
- Incontinence mixte.
- Conclusion

Incontinence à l'éffort
Cette forme d’incontinence survient lors d’activités qui augmentent la pression intra-abdominale, comme tousser, éternuer, rire ou faire de l’exercice. Elle est souvent due à un affaiblissement des muscles du plancher pelvien et à un défaut du sphincter urétral dont le relâchement volontaire permet d’uriner. Si les muscles du plancher pelvien et le sphincter ne peuvent plus se contracter convenablement ils n’arrivent pas à compenser l’augmentation de pression dans l’abdomen il y a donc fuite d’urine.
Causes de l’incontinence d’effort
Plusieurs facteurs peuvent contribuer à l’affaiblissement des muscles du plancher pelvien chez les femmes. Voici les principaux facteurs favorisants :
- Grossesse et accouchement : Ces événements sont parmi les causes principales de l’affaiblissement des muscles du plancher pelvien. La pression du bébé sur le pelvis pendant la grossesse et les étirements ou déchirures musculaires lors de l’accouchement, surtout si l’accouchement est prolongé ou si l’enfant est de grand poids, peuvent endommager ces muscles.
- Vieillissement : Avec l’âge, les muscles tendent naturellement à perdre de leur force et de leur élasticité, y compris les muscles du plancher pelvien. Les changements hormonaux après la ménopause, notamment la diminution des niveaux d’œstrogène, peuvent également affaiblir ces muscles.
- Chirurgies pelviennes : Les interventions chirurgicales, telles que l’hystérectomie (ablation de l’utérus) ou d’autres opérations sur les organes pelviens, peuvent endommager les muscles et les nerfs du plancher pelvien.
- Obésité : Le surplus de poids augmente la pression sur le plancher pelvien, ce qui peut contribuer à son affaiblissement et augmenter le risque d’incontinence.
- Efforts physiques intenses et répétés : Les activités qui augmentent la pression intra-abdominale, comme le levage de charges lourdes, certains sports (haltérophilie, gymnastique, jogging), peuvent exercer une pression excessive sur le plancher pelvien.
- Constipation chronique : La constipation et les efforts pour évacuer peuvent également causer un stress excessif sur le plancher pelvien, menant à son affaiblissement au fil du temps.
- Toux chronique : Une toux persistante, comme celle associée au tabagisme ou à des maladies chroniques (asthme, bronchite chronique), augmente régulièrement la pression sur le plancher pelvien, ce qui peut contribuer à son affaiblissement.
- Facteurs génétiques : Certaines femmes peuvent avoir une prédisposition génétique à un tissu conjonctif plus faible, ce qui peut affecter la force des muscles du plancher pelvien.
Traitement de l’incontinence d’effort :
Les traitements sont de trois types : kinésithérapie dans un premier temps, mise en place de dispositif de soutient intravaginal (pessaire), HIFU (High Intensity Focused Ultrasound) et en cas d’échec un traitement chirurgical peut être envisagé.
Les traitements de kinésithérapie incluent les exercices de Kegel pour renforcer les muscles du plancher pelvien.
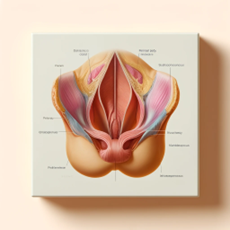
Les dispositifs de soutien : les pessaires
Un pessaire est un dispositif médical, fabriqué en silicone, qui est inséré dans le vagin pour soutenir les organes pelviens et aider à traiter l’incontinence urinaire et le prolapsus des organes pelviens (descente d’organes). Les pessaires sont utilisés surtout chez les femmes qui préfèrent une option non chirurgicale ou qui ne sont pas de bonnes candidates pour la chirurgie.
Types de pessaires
Il existe différents types de pessaires, adaptés à diverses conditions et anatomies :
- Pessaire annulaire : Ce type de pessaire, doté d’un anneau simple ou avec support, est utilisé pour traiter à la fois l’incontinence urinaire d’effort et le prolapsus modéré. Il est relativement facile à insérer et à retirer, ce qui en fait un bon choix pour les patientes souhaitant gérer elles-mêmes le dispositif.
- Pessaire cube : Utilisé pour des prolapsus plus sévères, ce pessaire offre un soutien robuste grâce à ses multiples faces qui adhèrent aux parois vaginales.
- Pessaire en forme de disque ou de bol : Ces pessaires sont spécifiquement conçus pour traiter les prolapsus plus avancés ou l’incontinence par impériosité, en offrant un soutien supplémentaire sous la vessie.
Fonctions
Le pessaire a plusieurs fonctions :
- Soutien structurel : Il aide à soutenir les organes pelviens, tels que la vessie, l’utérus, et le rectum, réduisant ainsi les symptômes du prolapsus et l’incontinence.
- Amélioration symptomatique : en maintenant les organes pelviens en place, le pessaire peut réduire les symptômes de lourdeur, de tiraillement ou de douleur dans le bassin, et peut améliorer la fonction urinaire et intestinale.
Utilisation et entretien
- Insertion et retrait : Le pessaire est inséré par votre gynécologue qui choisit le type et la taille appropriés. Certaines femmes apprennent à insérer et à retirer leur pessaire elles-mêmes pour le nettoyage régulier.
- Nettoyage : Il est important de nettoyer régulièrement le pessaire avec de l’eau tiède et un savon doux, et de le rincer soigneusement. La fréquence du nettoyage et des visites médicales pour le contrôle du pessaire varie selon les recommandations votre gynécologue.
- Suivi médical : Des visites régulières 3 à 4 fois par an sont nécessaires pour s’assurer que le pessaire est toujours adapté et ne cause pas d’irritation ou d’infection.
Considérations particulières :
Bien que les pessaires soient une option efficace pour de nombreuses femmes, ils ne conviennent pas à toutes les patientes. Des visites régulières chez votre gynécologue sont essentielles pour s’assurer que le pessaire reste confortable et efficace et pour éviter des complications telles que des infections ou des ulcères vaginaux. La discussion avec votre gynécologue pourra déterminer si un pessaire est la meilleure solution pour vos besoins spécifiques.
HIFU (High Intensity Focused Ultrasound):
Le traitement de l’incontinence urinaire par HIFU (High-Intensity Focused Ultrasound), ou ultrasons focalisés de haute intensité, est une méthode relativement récente et moins invasive que les options chirurgicales traditionnelles. Le HIFU utilise des ultrasons pour cibler et traiter les tissus du corps sans nécessiter d’incisions.
Cette technique stimule la production de collagène dans les tissus de la région pelvienne, ce qui renforce les muscles et les structures de soutien autour de l’urètre et améliore le contrôle urinaire.
Les avantages potentiels sont une récupération plus rapide et moins de complications par rapport aux interventions chirurgicales.
Fonctionnement:
Une sonde concentre des ultrasons à haute énergie sur le tissu cible provoquant :
- Élévation de température: les ultrasons provoquent de la chaleur suffisamment intense pour provoquer des changements thermiques dans les tissus, sans endommager les tissus adjacents grâce à la précision de la focalisation.
- Effets tissulaires: La chaleur induite détruit les petites zones de tissu à des températures supérieures à 56°C, ce qui provoque une réaction de coagulation et de néocollagénèse (formation de nouveau collagène), ce nouveau collagène renforce les tissus et améliore leur soutien structurel.
- Renforcement: La cicatrisation et la formation de nouveau collagène vont renforcer les structures de soutien autour de l’urètre, réduisant ainsi les symptômes de l’incontinence urinaire.
- Récupération et suivi: La récupération est généralement rapide car la méthode est non invasive. Des séances de suivi peuvent être nécessaires pour évaluer l’efficacité du traitement et décider si des traitements supplémentaires sont nécessaires.

Cette approche a l’avantage d’être moins invasive que les chirurgies traditionnelles et de réduire potentiellement les risques de complications et le temps de récupération.
Les traitements chirurgicaux de l’incontinence urinaire d’effort :
Les traitements chirurgicaux visent principalement à soutenir l’urètre et le col de la vessie afin de prévenir les fuites d’urine lors d’activités qui augmentent la pression abdominale comme la toux, le rire ou le sport. Voici les principales options chirurgicales disponibles :

- Bandelettes sous-urétrales (slings) :
- Bandelette transobturatrice (TOT) : La bandelette est placée autour de l’urètre via une petite incision dans le vagin et deux incisions dans la région de l’aine. Ce procédé vise à éviter le passage de la bandelette à travers l’espace rétropubien, réduisant ainsi les risques de complications.
- Bandelette rétropubienne (TVT): La bandelette est placée sous l’urètre et passée derrière le pubis. Cette technique est bien établie et a montré une haute efficacité pour le traitement de l’incontinence à l’effort.
- Injection de bulking agents :
- Des agents de comblement type acide hyaluronique sont injectés autour de l’urètre pour aider à fermer l’urètre et réduire les fuites d’urine. Ces injections peuvent être répétées si nécessaire, mais elles sont souvent moins efficaces que les autres interventions chirurgicales et peuvent nécessiter des traitements répétés.
La sélection du traitement chirurgical dépend de plusieurs facteurs, dont l’histoire médicale de la patiente, la sévérité de l’incontinence, et les préférences personnelles. Ces interventions sont indiquées lorsque les traitements non chirurgicaux n’ont pas été efficaces.
Icontinence par impériosité
Également connue sous le nom d’incontinence urinaire d’urgence ou de stress, elle est caractérisée par une envie soudaine et intense d’uriner suivie d’une perte involontaire d’urine. Elle peut être due à une hyperactivité vésicale. Un exemple pour illustrer cette incontinence : lorsque l’on sent l’envie d’uriner on a juste le temps d’arriver jusqu’à la porte du wc et de poser la main sur la clenche mais à ce moment on a déjà perdu des urines.
Plusieurs facteurs peuvent déclencher ou contribuer à l’hyperactivité vésicale, y compris :
- Infections des voies urinaires: Les infections peuvent irriter la vessie, provoquant une envie fréquente et urgente d’uriner.
- Troubles inflammatoires : La cystite interstitielle, aussi connue sous le nom de syndrome de la vessie douloureuse, est une condition chronique qui cause des douleurs vésicales et des symptômes d’hyperactivité vésicale en raison d’une infection bactérienne chronique qui irrite les parois de la vessie.
- Changements hormonaux : Les fluctuations hormonales, notamment celles liées à la ménopause, peuvent affecter la santé de la vessie et des voies urinaires, contribuant à l’hyperactivité vésicale.
- Médicaments : Certains médicaments diurétiques ou d’autres types peuvent augmenter la production d’urine ou stimuler une activité vésicale involontaire.
- Consommation excessive de liquides ou de boissons irritantes : La consommation de grandes quantités de liquide, surtout de boissons contenant de la caféine ou de l’alcool (vin blanc…), peut aggraver les symptômes d’hyperactivité vésicale.
- Constipation : La constipation peut exercer une pression sur la vessie, ce qui peut contribuer à l’urgence urinaire.
- Facteurs psychologiques : Le stress et l’anxiété peuvent aussi jouer un rôle dans l’exacerbation des symptômes d’hyperactivité vésicale, bien que le mécanisme exact soit moins clair.
Traitement : les options de traitement incluent les modifications comportementales, les médicaments anticholinergiques ou les bêta-3 agonistes pour détendre la vessie, des techniques de rééducation de la vessie, et parfois la toxine botulique injectée dans la vessie.
Icontinence mixte
L’incontinence mixte est une combinaison des symptômes des incontinences à l’effort et par impériosité. Le traitement peut inclure une combinaison des approches utilisées pour l’incontinence à l’effort et par impériosité.
Conclusion
Il est important de signaler que chaque type d’incontinence et chaque patiente nécessitent une évaluation individualisée pour déterminer le traitement le plus approprié. Une collaboration étroite entre gynécologue, kinésithérapeute et physiothérapeute tous spécialisés en rééducation pelvienne est essentielle pour optimiser les résultats du traitement. Haut du formulaire




J’ai énormément apprécié ce blog, excellent sujet
Super intéressant et très complet